- مدرسه گابریک
- ماجراهای کیپو
- زندگی با دیابت
- دیابت چیست
- درمان دیابت
- تغذیه و دیابت
- گروه های پایه غذایی
- آشنایی با هرم غذایی
- هرم غذایی افراد دیابتی (راهنمای کامل تغذیه افراد دیابتی)
- شاخص گلایسمیک و بار گلایسمیک
- نشانگر رنگی تغذیهای و جدول ارزش غذایی
- تعطیلات نوروز و خوراکیها
- فواید مصرف شیرین کننده ها
- باور غلط درباره شیرین کننده ها
- هر آنچه در مورد فیبر باید بدانیم
- شیرین کننده ها
- شیرین کننده های رژیمی
- راهکارهای کاهش مصرف سدیم
- شکر پنهان چیست
- شیرین کننده های مجاز
- باور غلط درباره شیرین کننده ها
- میان وعده سالم
- من و میان وعده سالم
- اهمیت نوشیدن آب و جایگزین های مناسب آن
- سبوس غلات و فیتات
- شکر قهوه ای
- نوشیدن آب سالم
- آموزش تهیه شیرینی رژیمی
- راهکارهای ساده برای کنترل وزن در تعطیلات نوروز
- ورزش و فعالیت بدنی
- سازگاری با دیابت
- آنچه در خصوص درمان مؤثر دیابت باید بدانیم
- چالشهای شروع انسولین درمانی برای افراد دیابتی
- ورزش و تحرک برای سلامتی بدن و روان
- آیا مبتلایان به دیابت میتوانند تتو یا پیرسینگ انجام دهند؟
- عادت ماهانه یا قاعدگی باعث افزایش یا کاهش قند خون میشود؟
- آیا یائسگی بر کنترل قند خون اثر دارد؟
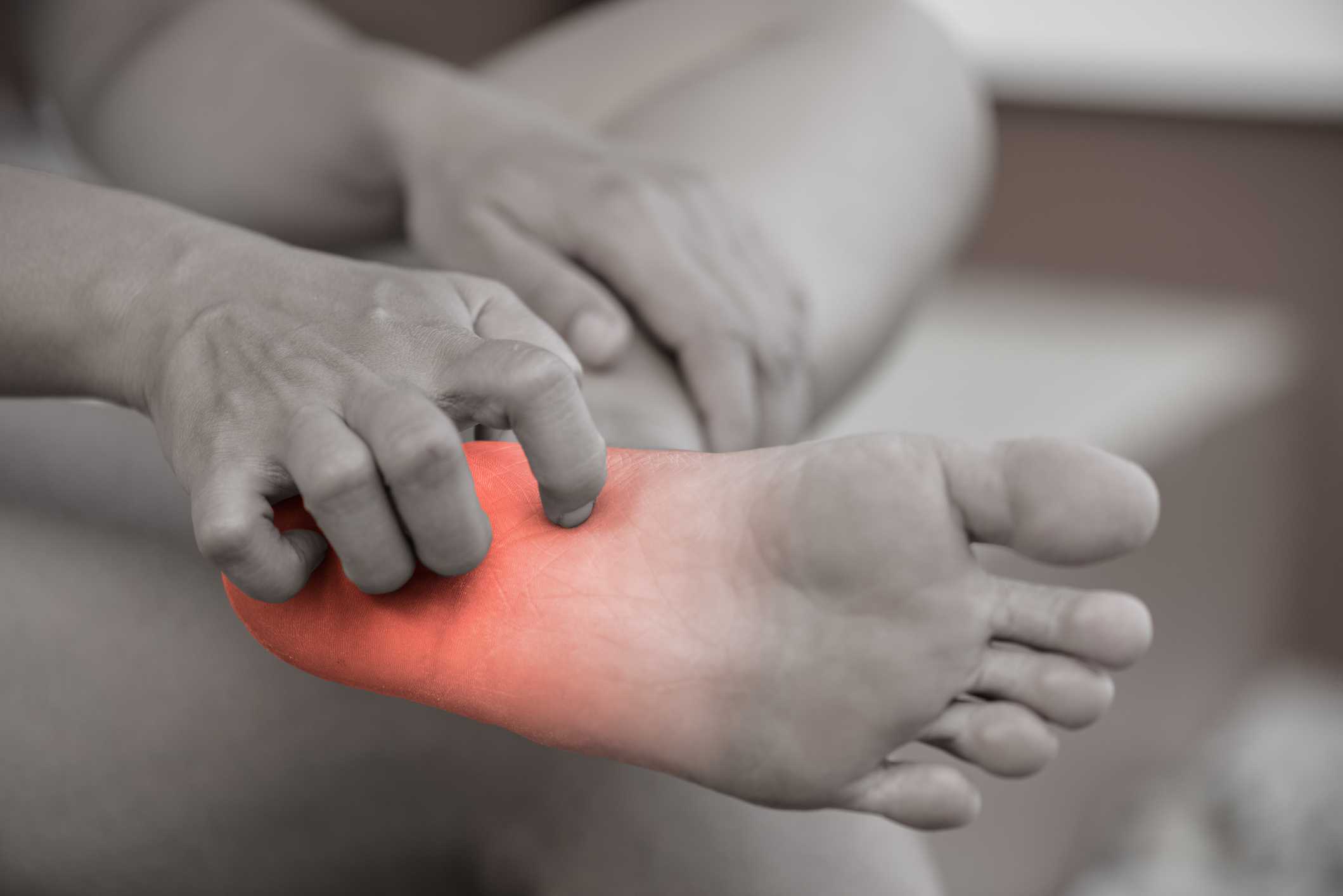
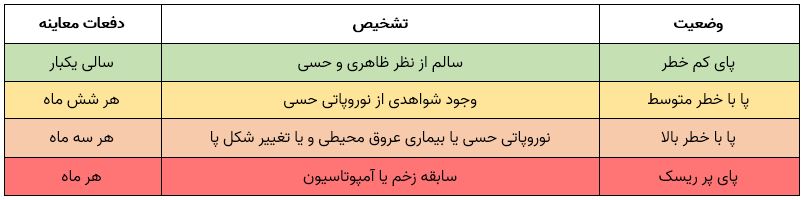
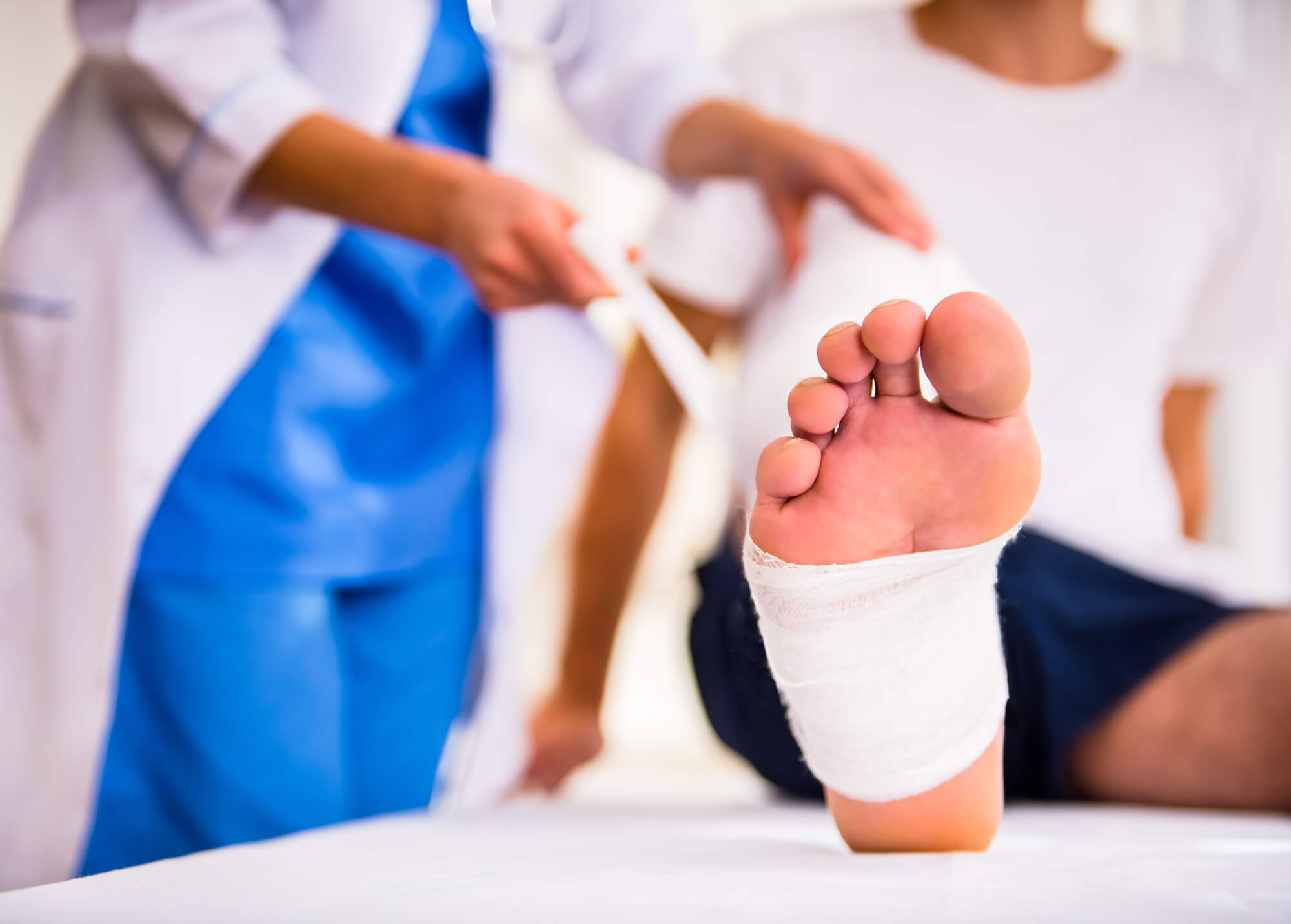
- مانیکور، پدیکور و ماساژ پا در افراد دیابتی
- آیا گرما باعث بالا رفتن قند خون میشود؟
- رانندگی در کنار عوارض دیابت
- بایدها و نبایدها در رانندگی با دیابت
- 8 اقدام فوری هنگام افت قند خون در زمان رانندگی
- دیابت نوع یک و امتحانات
- آیا دانش آموز دیابتی می تواند در اردو مدرسه شرکت کند؟
- دیابت و خواب
- دیابت و سلامت جنسی
- ازدواج و دیابت
- ورود به دنیای ذهنی نوجوانان
- دیابت و بلوغ
- مدرسه در همهگیری کرونا
- دیابت و مدرسه
- دیابت و مدرسه (بخش دوم)
- دیابت و مدرسه (بخش سوم)
- دیابت و آلودگی هوا
- ماه عسل دیابت
- مدیریت قندخون در روزهای بیماری
- پایش دیابت
- داروهای دیابت
- کاهش ریسک عوارض
- مدیریت دیابت در شرایط خاص
- سفر
- ماه رمضان
- یلدا
- بارداری
- شیردهی
- قند خون ناشتا بالا
- علل، علائم و درمان افت قند، وضعیت اورژانسی در دیابت
- مدیریت دیابت در بلایای طبیعی و شرایط اضطراری
- کاهش سریع قند خون بالا با تزریق انسولین اصلاحی
- قارچ سیاه
- دیابت و بیماری تیروئید
- اختلالات تیرویید در دیابت
- بیماری سلیاک
- افراد مبتلا به دیابت باید بدانند چطور با کرونا ویروس مقابله کنند
- فوت و فن دیابت
- تازه دیابتی ها
- حمایت از گابریک
- دفاع از حقوق دیابتی ها
- اخبار گابریک
- درباره گابریک
- فروشگاه
- مدرسه گابریک
- ماجراهای کیپو
- زندگی با دیابت
- دیابت چیست
- درمان دیابت
- تغذیه و دیابت
- گروه های پایه غذایی
- آشنایی با هرم غذایی
- هرم غذایی افراد دیابتی (راهنمای کامل تغذیه افراد دیابتی)
- شاخص گلایسمیک و بار گلایسمیک
- نشانگر رنگی تغذیهای و جدول ارزش غذایی
- تعطیلات نوروز و خوراکیها
- فواید مصرف شیرین کننده ها
- باور غلط درباره شیرین کننده ها
- هر آنچه در مورد فیبر باید بدانیم
- شیرین کننده ها
- شیرین کننده های رژیمی
- راهکارهای کاهش مصرف سدیم
- شکر پنهان چیست
- شیرین کننده های مجاز
- باور غلط درباره شیرین کننده ها
- میان وعده سالم
- من و میان وعده سالم
- اهمیت نوشیدن آب و جایگزین های مناسب آن
- سبوس غلات و فیتات
- شکر قهوه ای
- نوشیدن آب سالم
- آموزش تهیه شیرینی رژیمی
- راهکارهای ساده برای کنترل وزن در تعطیلات نوروز
- ورزش و فعالیت بدنی
- سازگاری با دیابت
- آنچه در خصوص درمان مؤثر دیابت باید بدانیم
- چالشهای شروع انسولین درمانی برای افراد دیابتی
- ورزش و تحرک برای سلامتی بدن و روان
- آیا مبتلایان به دیابت میتوانند تتو یا پیرسینگ انجام دهند؟
- عادت ماهانه یا قاعدگی باعث افزایش یا کاهش قند خون میشود؟
- آیا یائسگی بر کنترل قند خون اثر دارد؟
- مانیکور، پدیکور و ماساژ پا در افراد دیابتی
- آیا گرما باعث بالا رفتن قند خون میشود؟
- رانندگی در کنار عوارض دیابت
- بایدها و نبایدها در رانندگی با دیابت
- 8 اقدام فوری هنگام افت قند خون در زمان رانندگی
- دیابت نوع یک و امتحانات
- آیا دانش آموز دیابتی می تواند در اردو مدرسه شرکت کند؟
- دیابت و خواب
- دیابت و سلامت جنسی
- ازدواج و دیابت
- ورود به دنیای ذهنی نوجوانان
- دیابت و بلوغ
- مدرسه در همهگیری کرونا
- دیابت و مدرسه
- دیابت و مدرسه (بخش دوم)
- دیابت و مدرسه (بخش سوم)
- دیابت و آلودگی هوا
- ماه عسل دیابت
- مدیریت قندخون در روزهای بیماری
- پایش دیابت
- داروهای دیابت
- کاهش ریسک عوارض
- مدیریت دیابت در شرایط خاص
- سفر
- ماه رمضان
- یلدا
- بارداری
- شیردهی
- قند خون ناشتا بالا
- علل، علائم و درمان افت قند، وضعیت اورژانسی در دیابت
- مدیریت دیابت در بلایای طبیعی و شرایط اضطراری
- کاهش سریع قند خون بالا با تزریق انسولین اصلاحی
- قارچ سیاه
- دیابت و بیماری تیروئید
- اختلالات تیرویید در دیابت
- بیماری سلیاک
- افراد مبتلا به دیابت باید بدانند چطور با کرونا ویروس مقابله کنند
- فوت و فن دیابت
- تازه دیابتی ها
- حمایت از گابریک
- دفاع از حقوق دیابتی ها
- اخبار گابریک
- درباره گابریک
- فروشگاه
- مدرسه گابریک
- ماجراهای کیپو
- زندگی با دیابت
- دیابت چیست
- درمان دیابت
- تغذیه و دیابت
- گروه های پایه غذایی
- آشنایی با هرم غذایی
- هرم غذایی افراد دیابتی (راهنمای کامل تغذیه افراد دیابتی)
- شاخص گلایسمیک و بار گلایسمیک
- نشانگر رنگی تغذیهای و جدول ارزش غذایی
- تعطیلات نوروز و خوراکیها
- فواید مصرف شیرین کننده ها
- باور غلط درباره شیرین کننده ها
- هر آنچه در مورد فیبر باید بدانیم
- شیرین کننده ها
- شیرین کننده های رژیمی
- راهکارهای کاهش مصرف سدیم
- شکر پنهان چیست
- شیرین کننده های مجاز
- باور غلط درباره شیرین کننده ها
- میان وعده سالم
- من و میان وعده سالم
- اهمیت نوشیدن آب و جایگزین های مناسب آن
- سبوس غلات و فیتات
- شکر قهوه ای
- نوشیدن آب سالم
- آموزش تهیه شیرینی رژیمی
- راهکارهای ساده برای کنترل وزن در تعطیلات نوروز
- ورزش و فعالیت بدنی
- سازگاری با دیابت
- آنچه در خصوص درمان مؤثر دیابت باید بدانیم
- چالشهای شروع انسولین درمانی برای افراد دیابتی
- ورزش و تحرک برای سلامتی بدن و روان
- آیا مبتلایان به دیابت میتوانند تتو یا پیرسینگ انجام دهند؟
- عادت ماهانه یا قاعدگی باعث افزایش یا کاهش قند خون میشود؟
- آیا یائسگی بر کنترل قند خون اثر دارد؟
- مانیکور، پدیکور و ماساژ پا در افراد دیابتی
- آیا گرما باعث بالا رفتن قند خون میشود؟
- رانندگی در کنار عوارض دیابت
- بایدها و نبایدها در رانندگی با دیابت
- 8 اقدام فوری هنگام افت قند خون در زمان رانندگی
- دیابت نوع یک و امتحانات
- آیا دانش آموز دیابتی می تواند در اردو مدرسه شرکت کند؟
- دیابت و خواب
- دیابت و سلامت جنسی
- ازدواج و دیابت
- ورود به دنیای ذهنی نوجوانان
- دیابت و بلوغ
- مدرسه در همهگیری کرونا
- دیابت و مدرسه
- دیابت و مدرسه (بخش دوم)
- دیابت و مدرسه (بخش سوم)
- دیابت و آلودگی هوا
- ماه عسل دیابت
- مدیریت قندخون در روزهای بیماری
- پایش دیابت
- داروهای دیابت
- کاهش ریسک عوارض
- مدیریت دیابت در شرایط خاص
- سفر
- ماه رمضان
- یلدا
- بارداری
- شیردهی
- قند خون ناشتا بالا
- علل، علائم و درمان افت قند، وضعیت اورژانسی در دیابت
- مدیریت دیابت در بلایای طبیعی و شرایط اضطراری
- کاهش سریع قند خون بالا با تزریق انسولین اصلاحی
- قارچ سیاه
- دیابت و بیماری تیروئید
- اختلالات تیرویید در دیابت
- بیماری سلیاک
- افراد مبتلا به دیابت باید بدانند چطور با کرونا ویروس مقابله کنند
- فوت و فن دیابت
- تازه دیابتی ها
- حمایت از گابریک
- دفاع از حقوق دیابتی ها
- اخبار گابریک
- درباره گابریک
- فروشگاه
- مدرسه گابریک
- ماجراهای کیپو
- زندگی با دیابت
- دیابت چیست
- درمان دیابت
- تغذیه و دیابت
- گروه های پایه غذایی
- آشنایی با هرم غذایی
- هرم غذایی افراد دیابتی (راهنمای کامل تغذیه افراد دیابتی)
- شاخص گلایسمیک و بار گلایسمیک
- نشانگر رنگی تغذیهای و جدول ارزش غذایی
- تعطیلات نوروز و خوراکیها
- فواید مصرف شیرین کننده ها
- باور غلط درباره شیرین کننده ها
- هر آنچه در مورد فیبر باید بدانیم
- شیرین کننده ها
- شیرین کننده های رژیمی
- راهکارهای کاهش مصرف سدیم
- شکر پنهان چیست
- شیرین کننده های مجاز
- باور غلط درباره شیرین کننده ها
- میان وعده سالم
- من و میان وعده سالم
- اهمیت نوشیدن آب و جایگزین های مناسب آن
- سبوس غلات و فیتات
- شکر قهوه ای
- نوشیدن آب سالم
- آموزش تهیه شیرینی رژیمی
- راهکارهای ساده برای کنترل وزن در تعطیلات نوروز
- ورزش و فعالیت بدنی
- سازگاری با دیابت
- آنچه در خصوص درمان مؤثر دیابت باید بدانیم
- چالشهای شروع انسولین درمانی برای افراد دیابتی
- ورزش و تحرک برای سلامتی بدن و روان
- آیا مبتلایان به دیابت میتوانند تتو یا پیرسینگ انجام دهند؟
- عادت ماهانه یا قاعدگی باعث افزایش یا کاهش قند خون میشود؟
- آیا یائسگی بر کنترل قند خون اثر دارد؟
- مانیکور، پدیکور و ماساژ پا در افراد دیابتی
- آیا گرما باعث بالا رفتن قند خون میشود؟
- رانندگی در کنار عوارض دیابت
- بایدها و نبایدها در رانندگی با دیابت
- 8 اقدام فوری هنگام افت قند خون در زمان رانندگی
- دیابت نوع یک و امتحانات
- آیا دانش آموز دیابتی می تواند در اردو مدرسه شرکت کند؟
- دیابت و خواب
- دیابت و سلامت جنسی
- ازدواج و دیابت
- ورود به دنیای ذهنی نوجوانان
- دیابت و بلوغ
- مدرسه در همهگیری کرونا
- دیابت و مدرسه
- دیابت و مدرسه (بخش دوم)
- دیابت و مدرسه (بخش سوم)
- دیابت و آلودگی هوا
- ماه عسل دیابت
- مدیریت قندخون در روزهای بیماری
- پایش دیابت
- داروهای دیابت
- کاهش ریسک عوارض
- مدیریت دیابت در شرایط خاص
- سفر
- ماه رمضان
- یلدا
- بارداری
- شیردهی
- قند خون ناشتا بالا
- علل، علائم و درمان افت قند، وضعیت اورژانسی در دیابت
- مدیریت دیابت در بلایای طبیعی و شرایط اضطراری
- کاهش سریع قند خون بالا با تزریق انسولین اصلاحی
- قارچ سیاه
- دیابت و بیماری تیروئید
- اختلالات تیرویید در دیابت
- بیماری سلیاک
- افراد مبتلا به دیابت باید بدانند چطور با کرونا ویروس مقابله کنند
- فوت و فن دیابت
- تازه دیابتی ها
- حمایت از گابریک
- دفاع از حقوق دیابتی ها
- اخبار گابریک
- درباره گابریک
- فروشگاه